Ein Bandscheibenvorfall kann plötzlich auftreten und den Alltag erheblich beeinträchtigen. Die gute Nachricht: In den meisten Fällen lässt sich ein Bandscheibenvorfall erfolgreich behandeln. Dieser Artikel erklärt Ihnen verständlich, was bei einem Bandscheibenvorfall passiert, welche Symptome auftreten können und welche Behandlungsmöglichkeiten zur Verfügung stehen. Erfahren Sie auch, wie Sie durch gezielte Prävention das Risiko eines Bandscheibenvorfalls reduzieren können.
Definition und Ursachen
Was ist ein Bandscheibenvorfall?
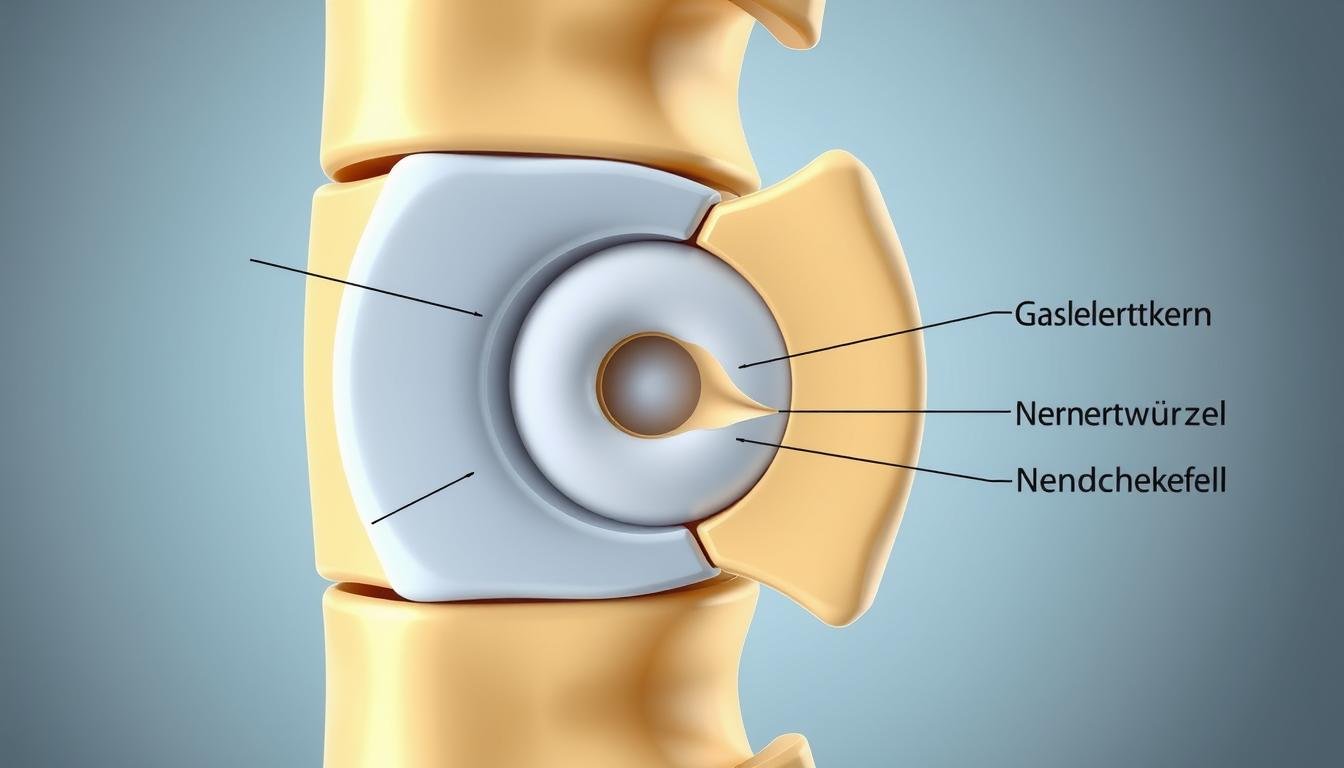
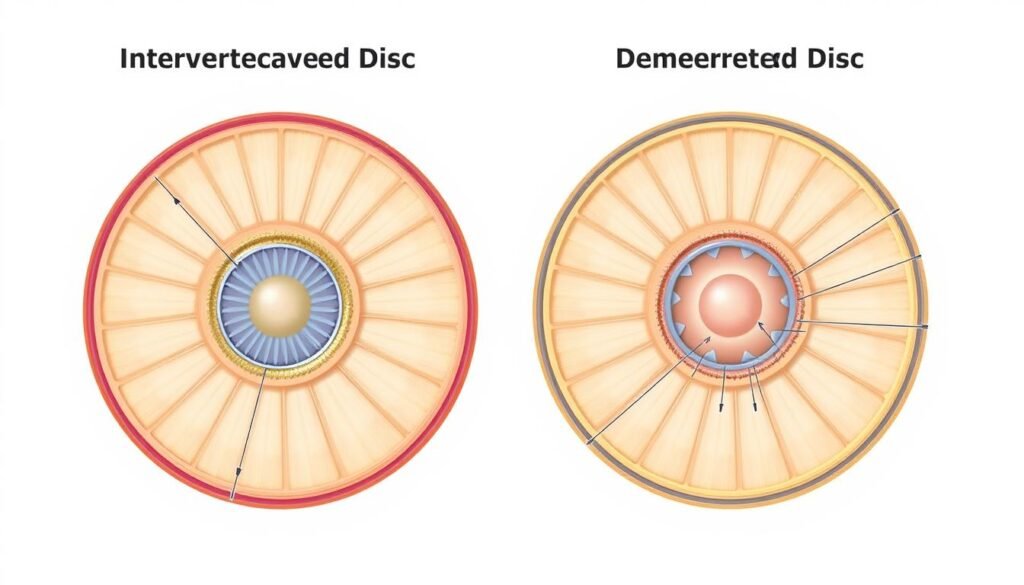
Bei einem Bandscheibenvorfall (medizinisch auch Diskusprolaps genannt) tritt der weiche, gallertartige Kern einer Bandscheibe durch einen Riss im äußeren Faserring. Dieser Vorfall kann auf umliegende Nerven drücken und Schmerzen sowie neurologische Symptome verursachen. Die Wirbelsäule besteht aus 23 Bandscheiben, die zwischen den Wirbelkörpern liegen und als natürliche Stoßdämpfer fungieren.
Anatomie der Bandscheibe
Jede Bandscheibe besteht aus zwei Hauptkomponenten:
- Nucleus pulposus (Gallertkern): Der weiche, gelartige Kern im Inneren der Bandscheibe, der für die Druckverteilung sorgt.
- Anulus fibrosus (Faserring): Der feste, elastische äußere Ring aus Faserknorpel, der den Kern umschließt und stabilisiert.
Häufige Ursachen eines Bandscheibenvorfalls
Ein Bandscheibenvorfall entsteht selten durch einen einzelnen Vorfall. Meist handelt es sich um einen längeren Prozess, bei dem verschiedene Faktoren zusammenwirken:
Altersbedingter Verschleiß
Mit zunehmendem Alter verlieren die Bandscheiben an Elastizität und Wassergehalt. Der Faserring wird brüchiger und anfälliger für Risse. Dieser natürliche Alterungsprozess beginnt bereits ab dem 30. Lebensjahr.
Mechanische Belastung
Falsches Heben schwerer Gegenstände, plötzliche Drehbewegungen oder anhaltende Fehlhaltungen können den Druck auf die Bandscheiben erhöhen und zu einem Vorfall führen.
Wussten Sie schon?
Laut Robert Koch Institut leiden etwa 61,3% der Deutschen innerhalb eines Jahres unter Rückenschmerzen. Nicht immer ist ein Bandscheibenvorfall die Ursache, aber die Zahl verdeutlicht, wie verbreitet Wirbelsäulenerkrankungen in Deutschland sind.
Risikofaktoren für einen Bandscheibenvorfall
Bestimmte Faktoren können das Risiko für einen Bandscheibenvorfall erhöhen:
Bewegungsmangel
Zu wenig körperliche Aktivität schwächt die Rückenmuskulatur und beeinträchtigt die Nährstoffversorgung der Bandscheiben.
Übergewicht
Zusätzliches Körpergewicht erhöht die Belastung der Wirbelsäule und kann den Verschleiß der Bandscheiben beschleunigen.
Genetische Faktoren
Eine familiäre Veranlagung für schwächeres Bindegewebe kann die Wahrscheinlichkeit eines Bandscheibenvorfalls erhöhen.
Leiden Sie unter Rückenschmerzen?
Unsere Spezialisten helfen Ihnen, die Ursache Ihrer Beschwerden zu finden und entwickeln einen individuellen Behandlungsplan.
Symptome und Diagnose
Typische Symptome eines Bandscheibenvorfalls
Die Symptome eines Bandscheibenvorfalls hängen stark davon ab, welcher Teil der Wirbelsäule betroffen ist und ob Nerven komprimiert werden. Nicht jeder Bandscheibenvorfall verursacht Beschwerden – manche bleiben völlig symptomlos.
| Bereich der Wirbelsäule | Typische Symptome | Betroffene Körperregionen |
| Halswirbelsäule (HWS) | Nacken- und Schulterschmerzen, Kribbeln in Armen und Händen, Kopfschmerzen, Schwindel | Nacken, Schultern, Arme, Hände |
| Brustwirbelsäule (BWS) | Rückenschmerzen, gürtelförmige Schmerzen um den Brustkorb, Atemprobleme | Brustkorb, Rippen, oberer Rücken |
| Lendenwirbelsäule (LWS) | Starke Rückenschmerzen, Ischiasschmerzen, Taubheitsgefühle in Beinen und Füßen | Unterer Rücken, Gesäß, Beine, Füße |
Schmerzmuster bei Bandscheibenvorfällen
Die Schmerzen bei einem Bandscheibenvorfall können unterschiedliche Charakteristika aufweisen:
- Lokale Schmerzen direkt im Bereich der betroffenen Wirbelsäule
- Ausstrahlende Schmerzen entlang der betroffenen Nervenbahnen (Radikulopathie)
- Verstärkung bei Bewegung, insbesondere beim Bücken, Heben oder Husten
- Schmerzzunahme bei längerem Sitzen oder Stehen
Neurologische Anzeichen
Neben Schmerzen können folgende neurologische Symptome auftreten:
- Parästhesien: Kribbeln, Taubheitsgefühle oder “Ameisenlaufen” in Armen oder Beinen
- Muskelschwäche: Verminderte Kraft in bestimmten Muskelgruppen
- Reflexveränderungen: Abgeschwächte oder fehlende Reflexe
- Lähmungserscheinungen: In schweren Fällen können Muskeln teilweise oder vollständig gelähmt sein
Achtung: Cauda-Equina-Syndrom
In seltenen Fällen kann ein massiver Bandscheibenvorfall im unteren Rückenbereich ein Cauda-Equina-Syndrom verursachen. Symptome wie Blasen- oder Darminkontinenz, Taubheitsgefühl im Genitalbereich oder plötzliche Lähmungserscheinungen in beiden Beinen sind ein medizinischer Notfall und erfordern sofortige ärztliche Behandlung!
Diagnose eines Bandscheibenvorfalls
Die Diagnose eines Bandscheibenvorfalls erfolgt in mehreren Schritten:
Anamnese und körperliche Untersuchung
Der Arzt erfragt zunächst Ihre Beschwerden, deren Dauer und mögliche Auslöser. Bei der körperlichen Untersuchung werden Beweglichkeit, Reflexe und Sensibilität geprüft. Spezielle Tests wie der Lasègue-Test können Hinweise auf einen Bandscheibenvorfall geben.
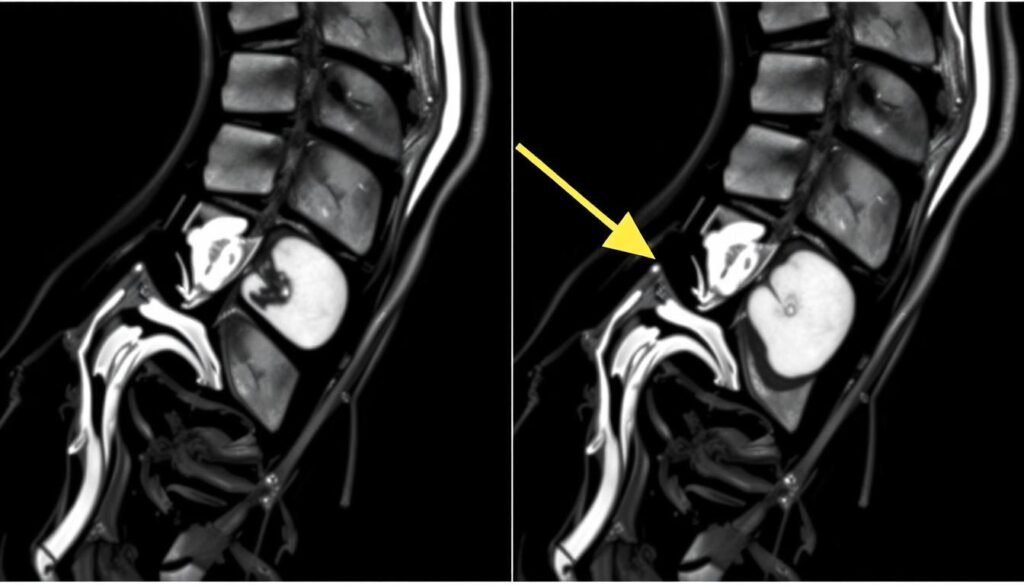
Bildgebende Verfahren
Zur genauen Diagnose kommen verschiedene bildgebende Verfahren zum Einsatz:
- Magnetresonanztomographie (MRT): Die bevorzugte Methode, da sie Weichteile wie Bandscheiben und Nerven sehr gut darstellt.
- Computertomographie (CT): Zeigt vor allem knöcherne Strukturen und kann bei Kontraindikationen für ein MRT eingesetzt werden.
- Röntgenaufnahmen: Können Veränderungen der Wirbelkörper zeigen, aber keine direkten Bandscheibenvorfälle.
“Nicht jeder im MRT sichtbare Bandscheibenvorfall verursacht Beschwerden. Die klinische Untersuchung ist daher ebenso wichtig wie die Bildgebung.”
Unsicherheit bei der Diagnose?
Unsere Spezialisten nutzen modernste diagnostische Verfahren, um Ihren Bandscheibenvorfall präzise zu lokalisieren und die optimale Behandlung zu planen.
Behandlungsmöglichkeiten
Die Behandlung eines Bandscheibenvorfalls richtet sich nach der Schwere der Symptome und dem Ausmaß der neurologischen Beeinträchtigungen. In den meisten Fällen ist eine konservative Therapie ausreichend, nur etwa 10-15% der Patienten benötigen einen operativen Eingriff.

Konservative Therapien
Schmerztherapie
Die Schmerzlinderung ist ein wichtiger erster Schritt in der Behandlung:
- Medikamente: Nichtsteroidale Antirheumatika (NSAR) wie Ibuprofen oder Diclofenac wirken schmerzlindernd und entzündungshemmend.
- Muskelrelaxantien: Können bei Muskelverspannungen helfen.
- Injektionen: Gezielte Injektionen mit lokalen Betäubungsmitteln und Kortison können bei starken Schmerzen eingesetzt werden.
Physiotherapie
Physiotherapeutische Maßnahmen sind ein zentraler Bestandteil der Behandlung:
- Manuelle Therapie: Gezielte Mobilisation der Wirbelsäule
- Wärme- und Kälteanwendungen: Zur Schmerzlinderung und Entspannung der Muskulatur
- Elektrotherapie: TENS (Transkutane Elektrische Nervenstimulation) zur Schmerzreduktion
- Gezielte Übungen: Stärkung der Rücken- und Bauchmuskulatur zur Entlastung der Wirbelsäule
Mythos: Bettruhe bei Bandscheibenvorfall
Früher wurde bei Bandscheibenvorfällen strikte Bettruhe empfohlen. Heute wissen wir: Längere Bettruhe ist kontraproduktiv und kann die Genesung sogar verzögern. Stattdessen wird eine angepasste, kontrollierte Bewegung empfohlen, die die Regeneration fördert und Muskelverspannungen vorbeugt.
Operative Eingriffe
Eine Operation wird in Betracht gezogen, wenn:
- Konservative Therapien nach 6-12 Wochen keine ausreichende Besserung bringen
- Starke oder zunehmende neurologische Ausfälle vorliegen
- Lähmungserscheinungen auftreten
- Ein Cauda-Equina-Syndrom mit Blasen- oder Darmfunktionsstörungen vorliegt (Notfall!)
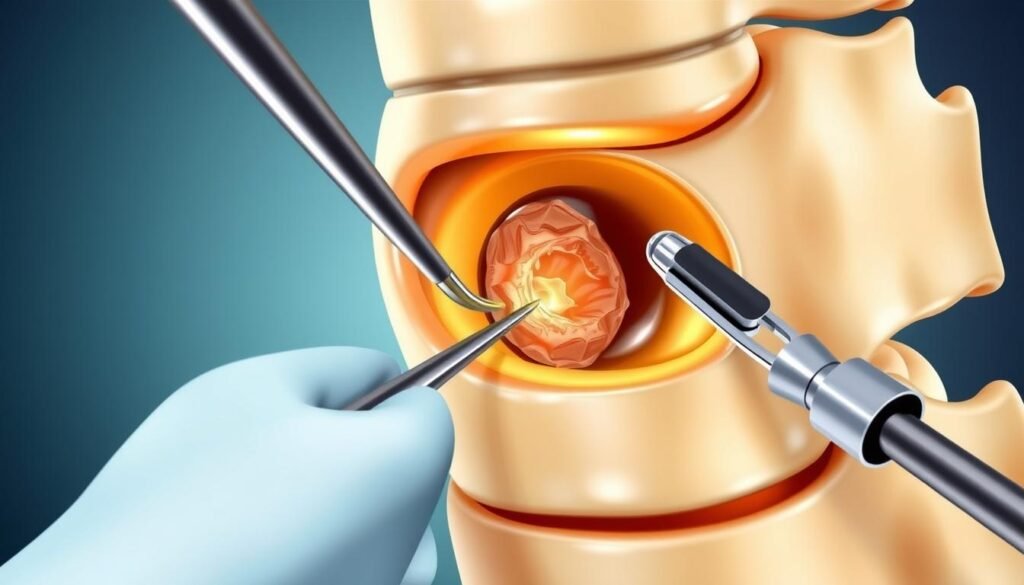
Operationsverfahren
Es stehen verschiedene operative Verfahren zur Verfügung:
| Verfahren | Beschreibung | Vorteile | Nachteile |
| Mikrochirurgische Diskektomie | Entfernung des vorgefallenen Bandscheibenmaterials unter dem Operationsmikroskop | Gute Sicht, präzises Arbeiten, etabliertes Verfahren | Größerer Hautschnitt als bei endoskopischen Verfahren |
| Endoskopische Bandscheibenoperation | Minimalinvasive Entfernung über einen kleinen Hautschnitt mit Endoskop | Sehr kleiner Hautschnitt, geringe Narbenbildung, schnellere Mobilisation | Eingeschränktes Sichtfeld, nicht für alle Vorfälle geeignet |
| Bandscheibenprothese | Ersatz der geschädigten Bandscheibe durch ein künstliches Implantat | Erhalt der Beweglichkeit, keine Versteifung | Komplexer Eingriff, nicht für alle Patienten geeignet |
Alternative Methoden
Ergänzend zu konventionellen Therapien können alternative Ansätze hilfreich sein:
Akupunktur
Die traditionelle chinesische Medizin kann zur Schmerzlinderung beitragen. Studien zeigen positive Effekte bei chronischen Rückenschmerzen, auch wenn die Wirksamkeit bei akuten Bandscheibenvorfällen nicht eindeutig belegt ist.
Faszientraining
Gezielte Übungen und Selbstmassagen mit Faszienrollen können Verspannungen lösen und die Beweglichkeit verbessern. Dies kann die Rehabilitation nach einem Bandscheibenvorfall unterstützen.

Individuelle Behandlungsberatung
Unsere Experten beraten Sie zu allen Behandlungsoptionen und erstellen einen auf Ihre Bedürfnisse zugeschnittenen Therapieplan.
Präventionstipps
Die beste Behandlung ist die Vorbeugung. Mit gezielten Maßnahmen können Sie das Risiko eines Bandscheibenvorfalls deutlich reduzieren.

Ergonomische Verhaltensweisen
Im Alltag können Sie Ihre Wirbelsäule durch rückenschonendes Verhalten entlasten:
Richtiges Heben
Gehen Sie in die Knie und halten Sie den Rücken gerade. Nutzen Sie die Kraft der Beine statt der Rückenmuskulatur. Halten Sie schwere Gegenstände nah am Körper.
Ergonomischer Arbeitsplatz
Achten Sie auf einen rückengerechten Stuhl und die richtige Höhe von Tisch und Bildschirm. Wechseln Sie regelmäßig die Sitzposition und stehen Sie zwischendurch auf.
Rückenschonender Schlaf
Eine mittelfeste Matratze und ein ergonomisches Kissen unterstützen die natürliche Krümmung der Wirbelsäule. Die Rückenlage ist die schonendste Schlafposition.
Stärkende Übungen für den Rücken
Regelmäßige Übungen stärken die Rücken- und Bauchmuskulatur und entlasten die Bandscheiben:

Effektive Übungen für einen gesunden Rücken
- Unterarmstütz (Plank): Stärkt die tiefe Bauch- und Rückenmuskulatur. Stützen Sie sich auf Unterarme und Zehenspitzen, halten Sie den Körper gerade und spannen Sie Bauch und Gesäß an. Beginnen Sie mit 20 Sekunden und steigern Sie langsam.
- Vierfüßlerstand mit Arm- und Beinheben: Stärkt die Rückenstrecker. Im Vierfüßlerstand heben Sie diagonal einen Arm und ein Bein an, halten kurz und wechseln dann die Seite.
- Brücke: Stärkt die untere Rückenmuskulatur und das Gesäß. Legen Sie sich auf den Rücken, stellen Sie die Füße auf und heben das Becken an, bis Oberschenkel und Oberkörper eine Linie bilden.
Empfehlenswerte Sportarten
- Schwimmen (besonders Rückenschwimmen)
- Radfahren mit aufrechter Sitzposition
- Nordic Walking
- Yoga und Pilates (mit fachkundiger Anleitung)
- Gezieltes Rückentraining
Ungeeignete Sportarten
- Sportarten mit abrupten Stopps und Richtungswechseln (Tennis, Squash)
- Kontaktsportarten (Fußball, Handball)
- Gewichtheben mit schweren Gewichten
- Sportarten mit starken Erschütterungen (Laufen auf hartem Untergrund)
Gesunder Lebensstil
Neben gezielten Übungen trägt ein gesunder Lebensstil zur Rückengesundheit bei:
- Gewichtskontrolle: Übergewicht belastet die Wirbelsäule zusätzlich. Jedes Kilo weniger entlastet Ihre Bandscheiben.
- Ausreichend Bewegung: Regelmäßige Bewegung fördert die Nährstoffversorgung der Bandscheiben.
- Ausgewogene Ernährung: Eine vitamin- und mineralstoffreiche Ernährung unterstützt die Regeneration des Bindegewebes.
- Rauchverzicht: Rauchen verschlechtert die Durchblutung und beschleunigt die Degeneration der Bandscheiben.
Präventionskurse für einen gesunden Rücken
In unseren speziellen Rückenkursen lernen Sie, wie Sie Ihren Rücken im Alltag schonen und durch gezielte Übungen stärken können.
Wann zum Arzt?
Nicht jeder Rückenschmerz erfordert sofortige ärztliche Hilfe. Es gibt jedoch Warnsignale, die Sie ernst nehmen sollten.

Red-Flag-Symptome
Bei folgenden Symptomen sollten Sie umgehend einen Arzt aufsuchen oder den Notdienst kontaktieren:
Sofort zum Arzt bei:
- Plötzlich auftretenden Lähmungserscheinungen in Armen oder Beinen
- Kontrollverlust über Blase oder Darm (Inkontinenz)
- Taubheitsgefühl im Genital- oder Analbereich
- Starken, nicht kontrollierbaren Schmerzen
- Rückenschmerzen mit Fieber
- Rückenschmerzen nach einem Unfall oder Sturz
Wann ist eine normale Terminvereinbarung ausreichend?
In folgenden Fällen sollten Sie einen regulären Arzttermin vereinbaren:
- Rückenschmerzen, die länger als eine Woche anhalten
- Wiederkehrende Rückenschmerzen, auch wenn sie zwischenzeitlich verschwinden
- Ausstrahlende Schmerzen in Arme oder Beine
- Rückenschmerzen, die durch Husten oder Niesen verstärkt werden
- Einschränkungen im Alltag durch Rückenschmerzen
Unsere Rückenspezialisten beraten Sie gerne
Vorbereitung auf den Arztbesuch
Um dem Arzt die Diagnose zu erleichtern, sollten Sie folgende Informationen bereithalten:
- Wann haben die Schmerzen begonnen?
- Wie fühlen sich die Schmerzen an (stechend, dumpf, ausstrahlend)?
- Gibt es Faktoren, die die Schmerzen verstärken oder lindern?
- Haben Sie Taubheitsgefühle oder Kribbeln in Armen oder Beinen?
- Welche Medikamente haben Sie bereits eingenommen?
- Gab es frühere Episoden von Rückenschmerzen?
Kann ein Bandscheibenvorfall von alleine heilen?
Ja, in vielen Fällen kann sich ein Bandscheibenvorfall ohne Operation zurückbilden. Der Körper baut das ausgetretene Bandscheibenmaterial mit der Zeit ab. Dieser Prozess kann einige Wochen bis Monate dauern. Während dieser Zeit ist eine konservative Therapie mit Schmerzmedikation und Physiotherapie sinnvoll, um die Beschwerden zu lindern und die Heilung zu unterstützen.
Wie lange dauert die Genesung nach einem Bandscheibenvorfall?
Die Genesungszeit variiert stark je nach Schwere des Vorfalls und individuellen Faktoren. Bei konservativer Behandlung kann es 6-12 Wochen dauern, bis die akuten Schmerzen nachlassen. Nach einer Operation ist meist mit einer Rehabilitationszeit von 4-6 Wochen zu rechnen. Die vollständige Wiederherstellung kann mehrere Monate in Anspruch nehmen. Wichtig ist, die ärztlichen Empfehlungen zu befolgen und die Wirbelsäule nicht zu früh zu belasten.
Kann ich mit einem Bandscheibenvorfall Sport treiben?
In der akuten Phase sollten Sie auf Sport verzichten. Sobald die stärksten Schmerzen abgeklungen sind, können Sie in Absprache mit Ihrem Arzt langsam wieder mit leichten Aktivitäten beginnen. Besonders geeignet sind rückenfreundliche Sportarten wie Schwimmen, Radfahren oder gezielte Rückenübungen unter physiotherapeutischer Anleitung. Vermeiden Sie Sportarten mit starken Erschütterungen oder abrupten Bewegungen.
Fazit: Leben mit und nach einem Bandscheibenvorfall

Ein Bandscheibenvorfall ist in den meisten Fällen kein Grund zur Verzweiflung. Mit der richtigen Behandlung und präventiven Maßnahmen können die meisten Betroffenen wieder ein aktives, schmerzfreies Leben führen. Wichtig ist, die Warnsignale des Körpers ernst zu nehmen und frühzeitig zu handeln.
Die moderne Medizin bietet vielfältige Behandlungsmöglichkeiten – von konservativen Therapien bis hin zu schonenden operativen Eingriffen. Entscheidend für den langfristigen Erfolg ist jedoch Ihre aktive Mitarbeit: Regelmäßige Bewegung, rückengerechtes Verhalten im Alltag und gezielte Übungen zur Stärkung der Rückenmuskulatur sind der Schlüssel zu einer gesunden Wirbelsäule.
Denken Sie daran: Jeder Bandscheibenvorfall ist individuell, und was bei einem Patienten gut funktioniert, muss nicht zwangsläufig für jeden anderen geeignet sein. Lassen Sie sich daher von einem Spezialisten beraten, um die für Sie optimale Behandlungsstrategie zu finden.
Haben Sie Fragen zum Thema Bandscheibenvorfall?
Unsere Experten stehen Ihnen mit Rat und Tat zur Seite – von der Diagnose über die Behandlung bis zur Nachsorge.